Ultimo Aggiornamento 24 Aprile 2025
Sicurezza delle cure e responsabilità degli operatori sanitari: un quadro d’insieme sulla legge Gelli-Bianco
Ufficialmente entrata in vigore il 1° aprile 2017, la legge Gelli Bianco disciplina la responsabilità sanitaria in Italia e si occupa anche di temi centrali come la sicurezza delle cure o la gestione del rischio clinico. Dovremmo tutti aver capito, infatti, che evitare gli errori in medicina è molto meglio che risarcirne le conseguenze pregiudizievoli.
Nonostante il testo sia redatto con una tecnica non sempre impeccabile, si tratta di un provvedimento normativo molto importante, che è stato oggetto anche di alcuni interventi correttivi. Inoltre, sono stati approvati, seppur con grave ritardo, molti dei decreti attuativi che dovrebbero progressivamente garantire la piena operatività della legge 8 marzo 2017, n. 24 (intitolata, appunto, “Disposizioni in materia di sicurezza delle cure e della persona assistita, nonché in materia di responsabilità professionale degli esercenti le professioni sanitarie”).
All’esito di un congruo periodo di applicazione sul campo della riforma, possiamo svolgere alcune riflessioni sui suoi tratti qualificanti. Ecco quindi un riassunto della legge Gelli-Bianco, che cercheremo di tratteggiare in maniera semplice e sintetica, senza indulgere a quei tecnicismi – tanto cari ai giuristi (e anche a qualche operatore sanitario) – che impedirebbero ai non addetti ai lavori di comprenderne appieno il significato.
- § 1. Legge Gelli-Bianco: cosa è rimasto come prima
- § 2. Quali sono le principali innovazioni della legge Gelli-Bianco
- § 3. Le condizioni di procedibilità dell’azione risarcitoria previste dalla legge Gelli Bianco
- § 4. La responsabilità penale del medico tra legge Gelli-Bianco e decreto Balduzzi
- § 5. Il rinvio al codice delle assicurazioni private per la liquidazione dei danni
- § 6. Gli ulteriori cambiamenti che la legge Gelli-Bianco ha introdotto
- § 7. Una legge ancora in attesa di completa attuazione
- § 8. F.A.Q. sulla legge Gelli Bianco
§ 1. Legge Gelli-Bianco: cosa è rimasto come prima
Cominciamo col dire che la novella legislativa, diversamente da quanto è stato talvolta detto o scritto, non ha segnato affatto una svolta epocale in materia di responsabilità sanitaria.
La salute era, ed è rimasta dopo la legge Gelli Bianco, un diritto fondamentale di ogni individuo, oltre che un interesse di tutta la collettività. Perciò è chiaro che lo Stato debba adoperarsi per fare in modo che i servizi sanitari siano sicuri e non arrechino pregiudizio ai pazienti. Se questo dovesse accadere (se, cioè, un paziente dovesse essere danneggiato da un trattamento inappropriato) la struttura dovrebbe naturalmente risponderne, nel senso che sarebbe tenuta a risarcirgli i danni da “malasanità”.
“La Repubblica tutela la salute come fondamentale diritto dell’individuo e interesse della collettività […]”
Art. 32 Cost.
“La sicurezza delle cure è parte costitutiva del diritto alla salute ed è perseguita nell’interesse dell’individuo e della collettività.”
Art. 1 legge Gelli Bianco
La responsabilità della struttura sanitaria per somministrazione di cure inadeguate o non sicure era, e rimane dopo la legge Gelli Bianco, di tipo contrattuale. Si ritiene, infatti, che il paziente ricoverato in ospedale stipuli con l’ente che lo accoglie un vero e proprio accordo negoziale (un “contratto di spedalità”, per chiamarlo col suo vetusto appellativo).
Questo comporta, per il paziente, una serie di vantaggi: primo fra tutti, il fatto che non sia lui a dover provare la colpa della struttura, ma sia quest’ultima a dover provare di aver operato bene. Il diritto del paziente, inoltre, si prescrive dopo 10 anni dal fatto, invece dei soliti 5 anni previsti in materia di responsabilità extracontrattuale.

§ 2. Quali sono le principali innovazioni della legge Gelli-Bianco
La legge Gelli Bianco ha scoraggiato l’azione civile contro il singolo operatore del servizio sanitario sanitario nazionale. La responsabilità del medico, infatti, ha assunto natura extracontrattuale, perciò il paziente è incentivato a chiamare in causa soltanto la struttura sanitaria, contro la quale potrà giovarsi di una presunzione di colpa, oltre che di un termine più lungo di prescrizione.
Dal canto suo, la struttura che abbia pagato un risarcimento potrà rivalersi sul medico responsabile (e farsi rimborsare di quanto versato al paziente) con una certa difficoltà. In primo luogo, se si tratta di struttura pubblica, l’azione di rivalsa dovrà essere esercitata davanti alla Corte dei Conti, da parte del Pubblico Ministero.
Inoltre, si interporranno una serie di ostacoli alla possibilità di recupero:
Legge Gelli-Bianco: vuoi approfondire questi temi? Leggi l’articolo sulle
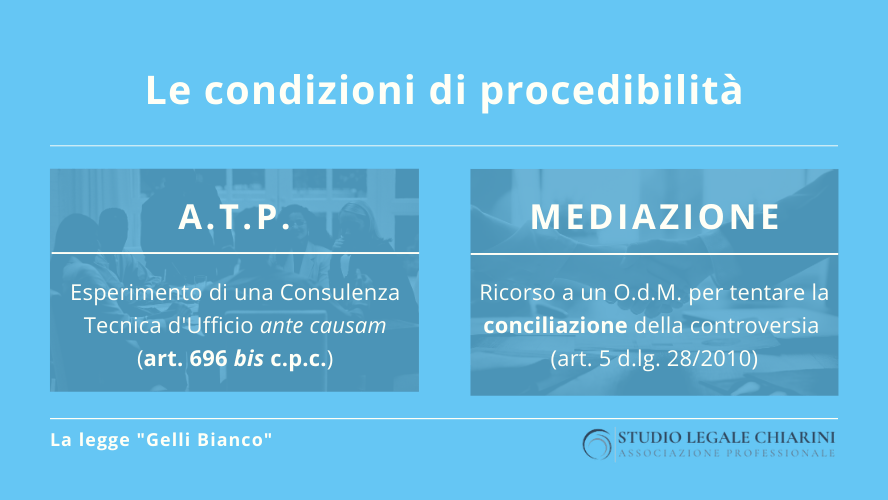
§ 3. Le condizioni di procedibilità dell’azione risarcitoria previste dalla legge Gelli Bianco
Altra innovazione di rilievo della legge Gelli-Bianco è stata la consacrazione di uno specifico iter procedimentale: considerato che molte (se non tutte) le cause in materia di responsabilità sanitaria dipendono dalla valutazione delle condotte mediche, si è stabilito che – prima di procedere con il giudizio – bisogna chiedere al Giudice di nominare un collegio di medici (un medico-legale ed uno o più specialisti nella disciplina in discussione) per l’esperimento di una consulenza tecnica preventiva, anche ai fini della composizione della lite.
La norma di riferimento è l’art. 696 bis del codice di procedura civile, che disciplina il cosiddetto ATP (accertamento tecnico preventivo) con finalità conciliativa.
Si tratta, tecnicamente, di una “condizione di procedibilità” dell’azione risarcitoria, che ha anche la meritoria peculiarità di non contemplare la condanna alle spese in caso di “soccombenza“, perciò il paziente, quand’anche avesse torto, non correrà il rischio di dover rifondere le spese alla struttura sanitaria (con ciò aggiungendo al danno anche la beffa).
In alternativa, alla luce della specifica vicenda clinica (o della strategia processuale scelta dall’avvocato esperto in malasanità), si può soddisfare la condizione di procedibilità anche promuovendo un procedimento di mediazione, che talvolta può servire – anche se i tassi di successo non sono entusiasmanti – a mettere le parti d’accordo.
E’, questo, un sistema ben collaudato e piuttosto razionale, che fortunatamente non è stato messo in discussione dalla riforma del processo civile (cd. Cartabia).
Di fatto, dunque, un paziente che si ritenga danneggiato da prestazioni sanitarie inadeguate (o, meglio, il suo avvocato) può alternativamente:
- accedere alla procedura di consulenza preventiva (se la ritiene utile alla definizione della controversia), oppure
- aprire una mediazione (se la consulenza preventiva fosse inutile, o se altra strategia processuale lo suggerisse).
In ogni caso, è obbligatorio per il Giudice disporre la consulenza richiesta e, parimenti, obbligatorio per la struttura partecipare al procedimento di mediazione.
In caso di mancata conciliazione in una delle due sedi, non resterà che accedere al giudizio di merito per ottenere un provvedimento giudiziale che pronunci sulla sussistenza della responsabilità e, in caso di suo riconoscimento, sull’eventuale risarcimento danni.
Hai bisogno di chiarimenti sulla legge Gelli Bianco?
§ 4. La responsabilità penale del medico tra legge Gelli-Bianco e decreto Balduzzi
Bisogna precisare che, qualche anno prima della legge Gelli-Bianco, era stato effettuato un altro (improvvido) tentativo di riforma della materia, con il cd. decreto Balduzzi (d.l. n. 158/2012). Considerato che questo provvedimento è stato esplicitamente abrogato, è inutile indugiare sulla relativa disciplina, ma ad esso sarà necessario riferirsi indirettamente per spiegare meglio alcuni aspetti della normativa attualmente vigente.
Ora, in tema di rilievo penale della condotta sanitaria, la legge Gelli-Bianco ha disegnato una fattispecie autonoma per i reati di omicidio e lesioni personali commessi da medici nell’esercizio della propria professione. E’ stato, dunque, introdotto l’art. 590 sexies del codice penale, che esclude la punibilità quando l’evento (morte o lesioni) si sia verificato nonostante l’avvenuto rispetto, da parte dell’operatore sanitario, delle raccomandazioni previste dalle linee guida o dalle buone pratiche clinico-assistenziali, sempre che tali raccomandazioni risultino adeguate alle specificità del caso concreto.
Sennonché, per una sorta di eterogenesi dei fini, l’anelato intento protettivo si è realizzato solo parzialmente: l’odierna previsione della legge Gelli, infatti, scrimina soltanto l’imperizia e, in questo senso, è peggiorativa rispetto alla precedente disciplina introdotta dal decreto Balduzzi, che esentava la categoria medica da responsabilità penale anche per negligenza ed imprudenza.
Ad ogni modo, la Cassazione ha già specificato che questa causa di non punibilità si applica se l’errore del medico avvenga nella mera attuazione delle linee guida, a condizione che egli abbia individuato quelle corrette, che le abbia effettivamente adottate, e che la sua imperizia non configuri colpa grave.

§ 5. Il rinvio al codice delle assicurazioni private per la liquidazione dei danni
Confermativa dell’antecedente decreto Balduzzi, per converso, è la previsione della legge Gelli-Bianco che impone di liquidare il danno da responsabilità sanitaria secondo le tabelle che il codice delle assicurazioni private riserva(va) ai sinistri stradali. In sostanza, con questa innovazione, si è inteso – a torto o a ragione – ridimensionare notevolmente i risarcimenti per piccoli danni sanitari (cd. micropermanenti, fino al 9% di invalidità permanente), la cui entità viene sostanzialmente dimezzata.
Invece, i danni più significativi – per tali intendendosi le lesioni cd. macropermanenti, dal 10% in su – restano soggetti agli ordinari criteri di liquidazione in uso presso i nostri Tribunali (in primis, e fino a nuovo ordine, mercé utilizzo del sistema tabellare milanese).
Nessuna dimidiazione, beninteso, è stata riservata alla quantificazione del danno da morte del paziente per malasanità.
Per inciso, la Corte di Cassazione ha precisato – con le menzionate sentenze di San Martino bis – che questa disposizione della legge Gelli Bianco (e solo questa) debba applicarsi, retroattivamente, ai casi occorsi anche prima della sua entrata in vigore, laddove tutte le altre norme sono destinate a trovare efficacia esclusivamente per le vicende sanitarie posteriori alla riforma.
§ 6. Gli ulteriori cambiamenti che la legge Gelli-Bianco ha introdotto
Una serie di ulteriori disposizioni della legge Gelli-Bianco introducono istituti che si collocano tra l’irrilevanza assoluta e la marginalità relativa.
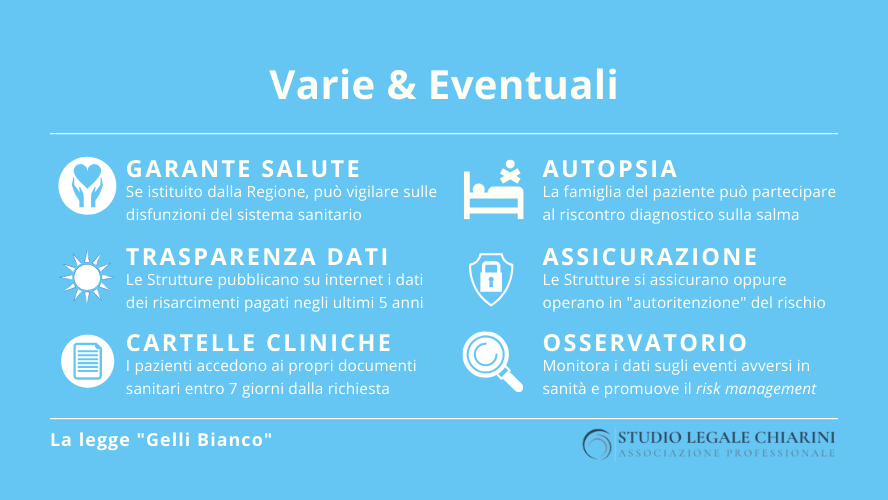
Del tutto trascurabile è la previsione della mitologica figura del “Garante per il Diritto alla Salute”, ruolo affidato all’organo – altrettanto leggendario – del Difensore Civico. Nelle (poche) Regioni in cui il Garante è stato effettivamente istituito, è stato in grado di svolgere una attività davvero poco efficace, anche perché – dobbiamo dire – non è stato fornito di concreti poteri né di tangibili risorse economiche.
Potenzialmente utile, ma largamente disattesa, è la norma sulla trasparenza dei dati, che sancisce l’obbligo di pubblicare sul sito internet di ogni struttura sanitaria i dati relativi ai risarcimenti pagati nell’ultimo quinquennio. Trattasi invero di lex imperfecta, dunque priva di sanzioni (almeno nel sistema della legge Gelli Bianco). Inoltre, è assai difficile che tali informazioni, se non pubblicate in modo strutturato ed omogeneo, possano offrire validi parametri di valutazione circa l’effettiva qualità dei servizi sanitari erogati dalla struttura in questione.
Relativamente utili potrebbero rivelarsi le disposizioni che contemplano l’obbligo per le strutture di consentire ai pazienti l’accesso alla propria documentazione sanitaria entro 7 giorni dalla richiesta, con preferenza per il rilascio dei documenti in formato elettronico. Relativamente utili, dicevamo, se solo venissero rispettate, cosa che in realtà accade piuttosto di rado, poiché la burocrazia che governa, questa sì, il nostro Paese impone tempi di attesa sovente assai più generosi, oltre che una inspiegabile preferenza per il materiale cartaceo.
Di scarso momento è anche la previsione per cui la famiglia del paziente deceduto possa “concordare” con il direttore sanitario l’esecuzione del riscontro diagnostico sulla salma. Qualora i familiari avessero dubbi sulla riconducibilità della morte ad un errore sanitario, sarebbe sicuramente preferibile che essi sollecitassero il Pubblico Ministero all’esecuzione di una autopsia giudiziaria, che verrebbe eseguita – nelle forme degli accertamenti tecnici irripetibili ex art. 360 c.p.p. – da un anatomopatologo terzo (e non interno alla struttura sanitaria potenzialmente responsabile) e sarebbe finalizzata ad accertare eventuali ipotesi di reato (e non soltanto a chiarire la causa di morte).
Poco più di un mero flatus vocis, inoltre, è la statuizione dell’obbligo (apparentemente) imposto alle strutture di contrarre idonea assicurazione per la responsabilità sanitaria: non c’è alcun vincolo in tal senso, perché la legge Gelli-Bianco ammette la possibilità di optare, in alternativa, per diverse misure di “autoritenzione” o “autoassicurazione” del rischio sanitario, misure che, invero, potrebbero rivelarsi assai meno efficaci rispetto alla copertura assicurativa.
Da ultimo, scarsa incidenza concreta ha sin qui dimostrato l’Osservatorio nazionale delle buone pratiche sulla sicurezza nella sanità, previsto dalla legge Gelli-Bianco ed istituito con D.M. 29/09/2017 al nobile fine di raccogliere dati sugli eventi avversi e i rischi in sanità, onde comprenderne le cause ed evitarne la ripetizione. Insediatosi presso l’Agenzia Nazionale per i Servizi Sanitari Regionali (AGENAS), l’organismo ha sì avviato alcune iniziative in materia di buone pratiche, ma francamente non è ancora riuscito ad esercitare un impatto concreto sulle politiche di sicurezza in sanità.
§ 7. Una legge ancora in attesa di completa attuazione
Nonostante il tempo trascorso dalla sua entrata in vigore, e nonostante le pur apprezzabili iniziative regolamentari (che tratteremo di qui a poco), la legge Gelli-Bianco non ha ancora trovato integrale applicazione.
§ 7. 1 Il Sistema Nazionale per le Linee Guida
Ad esempio, non può dirsi pienamente operativo il “Sistema Nazionale per le Linee Guida” (S.N.L.G.), il quale – almeno nelle intenzioni del legislatore – avrebbe dovuto raccogliere e mantenere aggiornate le migliori raccomandazioni nelle varie discipline mediche, elaborate dalle società scientifiche e dagli altri enti iscritti in apposito elenco ministeriale.
La raccolta delle linee guida, affidata all’Istituto Superiore di Sanità e inizialmente limitata a pochissimi documenti, è stata progressivamente implementata e si è arricchita di nuovi contenuti.
E tuttavia, permane la perplessità sulla effettiva utilità di questo sistema, che sembra obliterare l’estrema difficoltà e la complessità della produzione di linee guida, i cui tempi di elaborazione oscillano ordinariamente tra 18 e 24 mesi (e oltre).
Considerata altresì la rapida obsolescenza delle linee guida, che si fondano su uno status quo in perenne divenire, dovremmo onestamente accettare l’opportunità che esse restino patrimonio della comunità scientifica e non del Ministero della Salute.
Questa consapevolezza, d’altronde, è fatta propria dalla nostra giurisprudenza, che identifica le leges artis nelle acquisizioni condivise, appunto, dalla comunità scientifica in un dato periodo storico, a prescindere dal loro formale (ed eventuale) recepimento nel S.N.L.G.
§ 7. 2 Il decreto attuativo in materia di assicurazione e di altre analoghe misure
In ossequio ad un costume tipicamente nostrano, sono dovuti trascorrere quasi sette anni (a fronte dei 120 giorni stabiliti dall’art. 10, comma 6, della legge Gelli Bianco) prima che venisse emanato il principale decreto attuativo: quello relativo ai requisiti minimi delle polizze assicurative in materia di responsabilità civile sanitaria e alla disciplina della cd. autoritenzione del rischio.
Con il D.M. n. 232/2023, peraltro, può finalmente entrare in vigore la disciplina sulla cd. “azione diretta”, vale a dire la possibilità per il paziente danneggiato di chiamare subito in causa la compagnia assicuratrice (della struttura sanitaria o del medico) per essere risarcito direttamente da essa, naturalmente entro i limiti del massimale assicurato.
Ed entra altresì in vigore l’art. 38 bis del d.l. 152/2021, secondo il quale l’efficacia delle polizze assicurative è subordinata al raggiungimento del 70% degli obblighi formativi ECM (Educazione Continua in Medicina), con la conseguenza che i professionisti inadempienti potranno andare incontro a perniciose situazioni di mancata copertura assicurativa.
Questi i principali aspetti trattati dal decreto:
- obbligo di assicurazione per tutte le strutture (salva motivata decisione di optare per l’auto-ritenzione) e i professionisti sanitari, con copertura garantita dalla struttura in cui eventualmente operano;
- per le strutture che scelgono l’autoritenzione, obbligo di istituire
- un fondo rischi (per le richieste potenziali di risarcimento) e
- un fondo riserva sinistri (per le richieste già pervenute), entrambi certificati da un revisore legale o dal collegio sindacale;
- massimali minimi di garanzia differenziati a seconda del tipo di rischio e attività svolta (da 1 a 5 milioni per sinistro; da 3 a 15 milioni per anno);
- inopponibilità delle eccezioni da parte della compagnia assicuratrice, tranne in casi specifici (come franchigie e mancato pagamento del premio);
- introduzione di un sistema di bonus-malus correlato alla sinistrosità di ciascuna struttura, con incentivi o penalizzazioni in base alla capacità di gestire efficacemente i rischi;
- obbligo di allestire apposite funzioni interne per il governo del rischio assicurativo e la valutazione dei sinistri, dotate di risorse umane adeguate, tra cui obbligatoriamente:
- il medico legale;
- il perito o “loss adjuster”;
- l’avvocato esperto di malasanità;
- il risk manager.
§ 7. 3 I decreti attuativi mancanti
Devono tuttavia essere ancora approvati altri decreti attuativi indispensabili alla completa operatività della legge Gelli.
Mancano, infatti, i 3 provvedimenti ministeriali funzionali a:
- identificare le competenze di vigilanza e controllo dell’IVASS sulle imprese assicuratrici, per garantire che in questo delicato settore possano operare solo compagnie solide e affidabili;
- gestire i flussi informativi tra i Centri regionali del rischio clinico, l’Agenzia Nazionale per i Servizi Sanitari Regionali (AGENAS) e l’Osservatorio nazionale delle buone pratiche, al fine di migliorare la raccolta, l’analisi e la condivisione delle informazioni relative al rischio clinico;
- istituire il Fondo di garanzia per i danni derivanti da responsabilità sanitaria, destinato a intervenire in caso di insufficienza del massimale assicurato o di insolvenza della compagnia.
§ 8. F.A.Q. sulla legge Gelli Bianco
- Cosa cambia con la legge Gelli? Tratti caratteristici della “nuova” responsabilità sanitaria
- I) Introduzione alla legge Gelli: profili generali e norme di diritto amministrativo
- II) Legge Gelli: le regole in materia di responsabilità penale e civile delle strutture e degli operatori sanitari
- III) Assicurazione e fondo di garanzia secondo la legge Gelli


