Ultimo Aggiornamento 3 Ottobre 2024
Errore Sanitario e Risarcimento Danni
Un evento avverso in sanità è un errore che provoca un danno ad un paziente. Gli errori sanitari, dunque, rappresentano un fallimento nella programmazione o nella esecuzione dei piani d’azione in àmbito sanitario, da cui consegue l’omesso raggiungimento – per ragioni non dovute al caso fortuito o alla forza maggiore – degli obiettivi connaturali al sistema sanitario (in primis: la tutela della salute dei pazienti).
INDICE SOMMARIO | Errori in sanità
- 1. Classificazione degli Errori Sanitari
- 2. Complessità e vulnerabilità dei sistemi sanitari: il problema degli errori in sanità
- 3. Un caso di studio: errore sanitario per sovradosaggio nell’infusione di morfina
- 4. Conclusioni: gli errori in sanità sono (quasi) sempre il risultato di un problema organizzativo
- 5. Qualche dato statistico
- 6. Risarcimento del danno derivante da errori sanitari
- APPROFONDIMENTI
1. Classificazione degli Errori Sanitari
Come abbiamo messo in luce in un altro articolo, gli errori medici possono essere descritti e catalogati secondo varie modalità e tecniche. In via di estrema sintesi, cerchiamo di riassumere anche in questa sede le principali tipologie di errore sanitario che meritano attenzione in una ottica di risk management, ma anche di tutela risarcitoria dei pazienti:
- Errori attivi, che sono posti in essere dai sanitari a diretto contatto con il paziente;
- Errori latenti, presenti nel sistema perché dovuti a decisioni manageriali o scelte organizzative;
- Errori di commissione, conseguenti ad un’azione che non doveva essere eseguita;
- Errori di omissione, concretati dalla mancata esecuzione di una azione che doveva essere eseguita;
- Errori di attenzione o di percezione, attribuibili a carenze nel processo cognitivo di selezione degli stimoli ambientali (tipicamente per negligenza);
- Errori di esecuzione, causati da una errata esecuzione di azioni (tipicamente per imperizia);
- Errori di giudizio, dovuti a scelte errate o a conoscenze inadeguate;
- Errori di memoria, conseguenti a un deficit nel ricordo di nozioni conosciute dall’operatore;
- Errori di pianificazione, determinato da una inidonea programmazione delle sequenze di azioni;
- Errore di terapia, che si verificano nei processi di gestione del farmaco e possono configurarsi quali:
- Errori di prescrizione, relativi sia alla decisione sia alla stesura della prescrizione;
- Errori di trascrizione / interpretazione, concernenti la errata comprensione della prescrizione medica, in tutto o in parte;
- Errori di etichettatura / confezionamento, tipicamente alla base dello scambio accidentale di farmaci;
- Errori di allestimento / preparazione, che riguardano la manipolazione del farmaco ante somministrazione (per esempio diluizione non corretta, commistione tra farmaci incompatibili);
- Errori di distribuzione, che intervengono nella fase di consegna del farmaco dalla farmacia alle unità operative o ai pazienti;
- Errori di somministrazione, che avvengono nella fase di assunzione del farmaco.
[…] la migliore qualità è la disponibilità del medico a riconoscere un errore senza equivoci. Ogni paziente intelligente sa che la pratica della medicina non è una scienza esatta. Gli errori sono inevitabili anche tra i professionisti più coscienziosi. L’ammissione pubblica degli errori è il modo migliore per non ripeterli più e di solito rivela un ottimo medico.
B. LOWN, L’arte perduta di guarire, Milano, 1997
2. Complessità e vulnerabilità dei sistemi sanitari: il problema degli errori in sanità
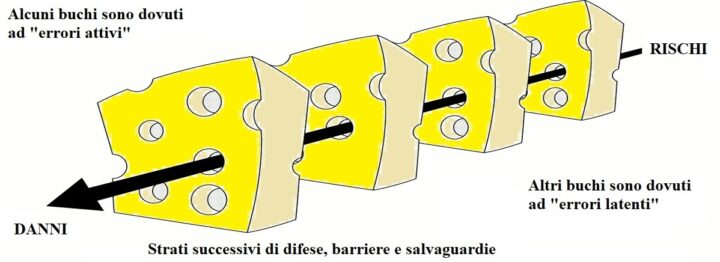
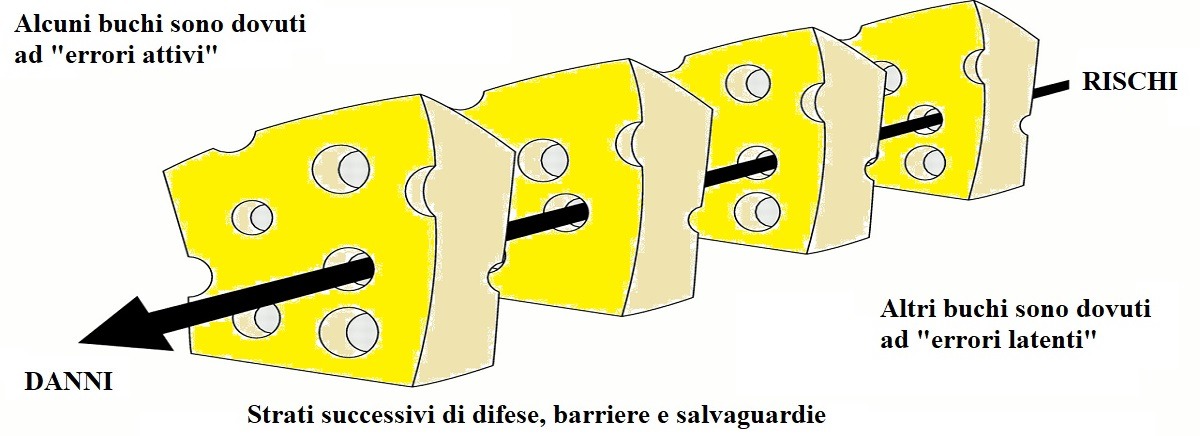
Le istituzioni sanitarie, pur nel loro diverso grado di complessità, sono tutte caratterizzate dalla predisposizione di una serie di difese, barriere, tutele e controlli amministrativi, finalizzati a proteggere le potenziali vittime dal rischio che si verifichi un evento avverso. Più intensa è la complessità del sistema, maggiore è la probabilità che – nonostante questi multipli “strati difensivi” – possa verificarsi un incidente.
Questo concetto è stato ben esplicitato da James T. Reason, già docente di psicologia all’Università di Manchester (U.K.), nel suo lavoro del 2000 intitolato “Human error: models and management“. La “teoria del formaggio con i buchi” illustra adeguatamente la questione.
Ciascuna fetta di formaggio rappresenta uno strato difensivo predisposto dal sistema. Se fossimo in un mondo ideale, il formaggio sarebbe denso e compatto (un “parmigiano reggiano”, per intenderci), sì che tutti gli strati difensivi risulterebbero intatti. Purtroppo, come sappiamo, non siamo in un mondo ideale. Pertanto, le fette appartengono a un formaggio svizzero e sono costellate di fori. Questi buchi peraltro, diversamente da quanto accade per il formaggio vero, si aprono, si chiudono e si spostano continuamente lungo la superficie della fetta.
Di per sé, la presenza di fori su una fetta non basta perché si determini un evento avverso. Tuttavia, quando questi buchi su più fette si allineano, allora si crea una traiettoria rettilinea attraverso la quale il rischio – da potenziale – diventa attuale, e l’evento avverso si verifica (come vediamo in Figura 1).
3. Un caso di studio: errore sanitario per sovradosaggio nell’infusione di morfina
Si consideri il caso di evento averso che ci accingiamo a descrivere e le reazioni – piuttosto comuni – con cui la Struttura Sanitaria ha deciso di gestirlo.
L’incidente sanitario
Una infermiera, nell’applicare una pompa a siringa per l’infusione di morfina ad un paziente oncologico, sbaglia l’impostazione della dose. Il sovradosaggio determina il decesso del paziente.
I provvedimenti conseguenti all’errore sanitario
La Struttura provvede immediatamente a sospendere l’infermiera. Successivamente, le commina un provvedimento disciplinare e la riammette in servizio solo dopo apposita riqualificazione e adeguato aggiornamento professionale.
L’investigazione sull’errore
L’investigazione sul caso consente di appurare che la pompa utilizzata dall’infermiera risultava calibrata in millimetri per ora. Sennonché, nella stessa Struttura Sanitaria era largamente utilizzato anche un altro tipo di pompa, calibrata invece in millimetri per giorno. L’infermiera, pertanto, aveva scambiato l’una per l’altra, così procurando al paziente il sovradosaggio letale. A ciò si aggiunga che, come già segnalato al management, le infermiere si trovavano spesso ad affrontare pesanti carichi di lavoro e ricorrenti carenze di personale.
I campanelli d’allarme ignorati dal sistema
In realtà, nella Struttura Sanitaria erano stati recentemente riportati almeno altri due casi di errori simili, che erano stati fortunatamente corretti in tempo utile per evitare qualsiasi danno. Alcuni consulenti avevano suggerito l’opportunità di utilizzare un solo tipo di pompa in tutta la Struttura. La misura, tuttavia, non era stata implementata perché ritenuta non compatibile con le risorse economiche a disposizione.
Problemi ricorrenti nell’organizzazione sanitaria
La gestione dell’evento avverso, chiaramente, non è stata idonea: la Struttura si è limitata ad incolpare e riqualificare l’operatrice sanitaria autrice dell’errore, nell’illusione di aver affrontato la problematica, mentre le vere cause dell’incidente sono state ignorate; esse dovevano individuarsi in fattori schiettamente organizzativi, quali:
- l’obiettiva insidiosità della compresenza in Struttura di due equipaggiamenti sanitari analoghi ma profondamente differenti per impostazioni di funzionamento;
- l’eccessivo carico di lavoro degli operatori sanitari;
- la carenza di personale infermieristico.
Cerchi notizie sugli eventi avversi in sanità? Guarda i nostri
4. Conclusioni: gli errori in sanità sono (quasi) sempre il risultato di un problema organizzativo
Le Strutture Sanitarie possono reagire agli eventi avversi in due modi differenti.
Possono incolpare l’ultimo anello della catena, addossando tutta la responsabilità all’operatore sanitario (autore materiale dell’errore), negando la presenza di debolezze o inefficienze del sistema e continuando a perseguire ciecamente la produttività ed il rispetto degli indicatori di efficienza di carattere meramente economico. Questo processo instaura un circolo vizioso che produce ulteriori criticità sistemiche, che sono probabilmente alla base del problema “malasanità in Italia“.
Oppure possono riconoscere che gli errori sanitari sono quasi sempre il risultato di problematiche di natura organizzativa, piuttosto che di cause isolate. Possono, così, intervenire con progetti ed azioni di riforma del sistema al fine di individuare e correggere le criticità latenti che sono alla base degli eventi avversi in sanità. Questo processo instaura un circolo virtuoso che avvicina il sistema all’obiettivo della sicurezza, liberandolo contemporaneamente da quella che Reason definisce come “Sindrome dei Sistemi Vulnerabili“, “Vulnerable System Syndrome” (V.S.S.).
5. Qualche dato statistico
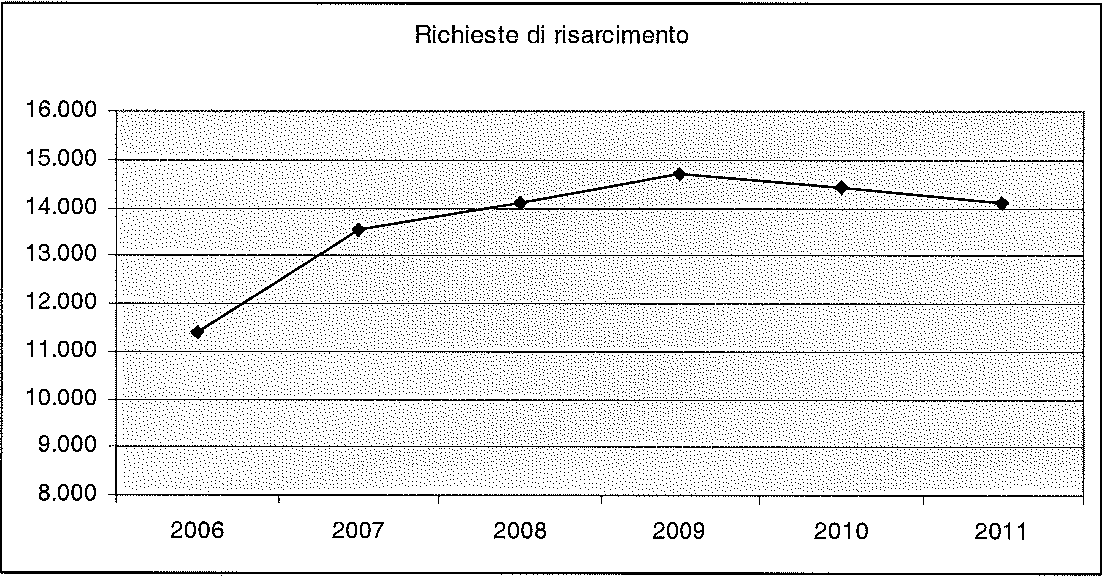
Sotto il profilo statistico, i dati delle rilevazioni effettuate negli ultimi anni sembrerebbero deporre per una progressiva diminuzione degli eventi avversi in sanità, delle conseguenti denunce e degli importi risarcitori erogati. Tuttavia, questo dato deve essere ponderato con grande cautela, anche perché le stime oggi disponibili si fondano sui sinistri aperti all’esito di una denuncia o di una richiesta risarcitoria, che sono notoriamente inferiori al numero degli eventi avversi effettivamente verificatisi.
Ad esempio, la relazione conclusiva della Commissione Parlamentare di inchiesta sugli errori in campo sanitario, istituita con deliberazione della Camera dei Deputati il 5 novembre 2008, ha messo in luce che le denunce di sinistri hanno avuto un andamento crescente dal 2006 al 2009, per poi iniziare a ridursi nel biennio 2010-2011, al punto che il numero degli eventi avversi nel 2011 è tornato al valore rilevato nel 2008. L’evoluzione nel periodo in questione è ben rappresentata dal grafico che segue:
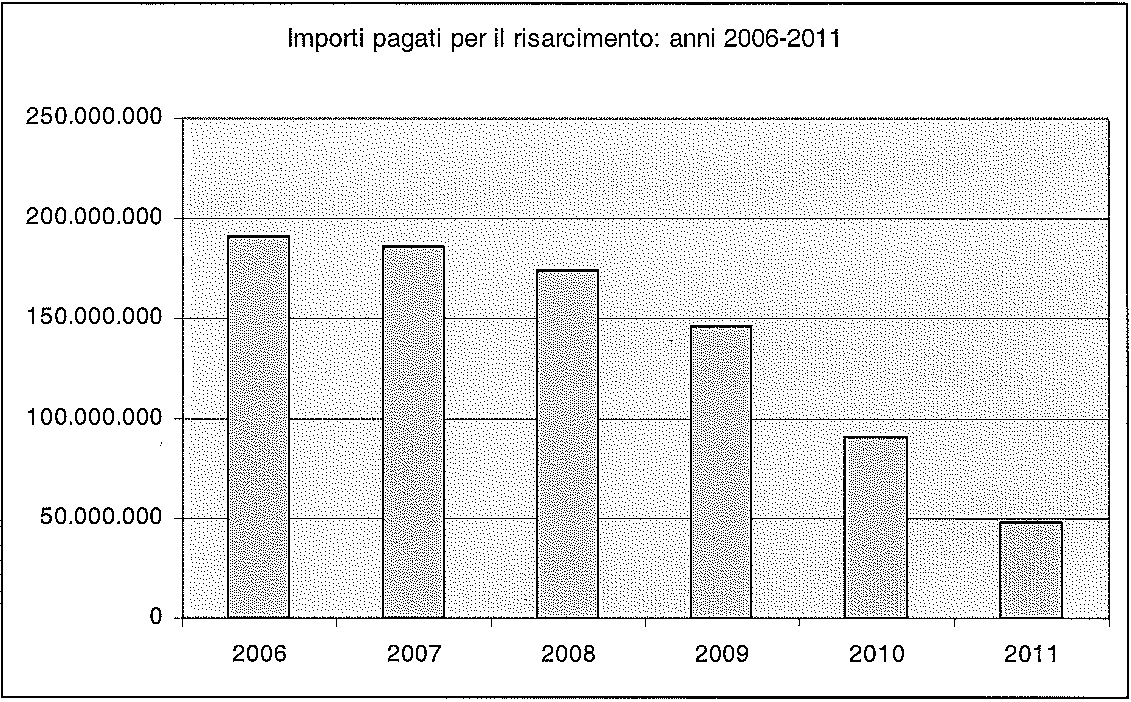
Più marcata è la flessione nell’importo dei risarcimenti erogati dalle Aziende Sanitarie interessate dall’indagine: nel 2011 si sarebbe verificata una diminuzione del 75% rispetto alle somme versate nel 2006 (dai quasi 200 milioni di € nel 2006, ai meno di 50 milioni di € nel 2011), come emerge dal grafico che segue.
Anche secondo il Bollettino Statistico sui rischi da responsabilità civile sanitaria in Italia, diffuso dall’Istituto per la Vigilanza sulle Assicurazioni alla fine dell’anno 2017, ci sarebbe stata una netta diminuzione delle domande di risarcimento danni tra il 2010 e il 2016. In particolare, le imprese assicuratrici hanno ricevuto nel 2016 circa 15.000 denunce di sinistro, rispetto alle circa 30.000 pervenute nel 2010. Questa flessione è determinata sia dalla diminuzione del tasso di denunce per struttura (–56% per le strutture pubbliche, –23% per quelle private), sia dal maggiore ricorso delle aziende sanitarie a forme di autoritenzione del rischio sanitario, con conseguente insussistenza di una copertura assicurativa e sostanziale inutilizzabilità delle rilevazioni dell’IVASS.
Come accennato, il numero effettivo degli errori che si verificano in sanità è di assai ardua identificazione, anche per la tradizionale resistenza degli operatori sanitari a segnalarli in maniera spontanea. L’auspicio è che possa trovare compiuta attuazione la norma che prevede l’obbligo per tutte le strutture pubbliche e private di attivare una adeguata funzione di monitoraggio, prevenzione e gestione del rischio sanitario (risk management), al fine di realizzare idonei percorsi di monitoraggio e di prevenzione delle criticità più frequenti in ambito sanitario (articolo 1, comma 539, lettera a), legge 28 dicembre 2015, n. 208). In proposito, dobbiamo rammentare che l’art. 16 della legge Gelli ha – condivisibilmente, onde incentivare l’adempimento degli obblighi di segnalazione – introdotto il principio per cui “I verbali e gli atti conseguenti all’attività di gestione del rischio clinico non possono essere acquisiti o utilizzati nell’ambito di procedimenti giudiziari“.
Quanto alla tipologia e alle caratteristiche dei sinistri, dal Rapporto Annuale Age.Na.S. (Agenzia nazionale per i servizi sanitari regionali) dedicato al Monitoraggio delle Denunce di Sinistri 2015, evinciamo questi dati di particolare interesse:
SINISTRI PER TIPOLOGIA DI DANNO
– Nel 14% dei casi si è trattato di un decesso;
– Nel 68% di lesioni personali;
– Nel 6% di danni a cose;
– Nel restante 12%, di lesioni di altri diritti giuridicamente rilevanti o di altre fattispecie.
SINISTRI PER TIPO DI PRESTAZIONE
– il 34% degli errori è commesso in un intervento chirurgico;
– il 18% nella diagnosi;
– il 17% nell’assistenza;
– l’8% nella terapia;
– il restante 23% nel corso di altre prestazioni.
SINISTRI PER CONTESTO DI RIFERIMENTO
– il 51% dei sinistri avviene in regime di ricovero ordinario;
– il 15% nell’accesso in Pronto Soccorso;
– il 10% nell’accesso ambulatoriale;
– il 2% nel soccorso di emergenza-urgenza;
– il 2% nel ricovero in “day hospital”;
– il restante 20% in altri regimi.
SINISTRI PER TIPO DI PROCEDIMENTO
– il 9% dei casi viene gestito in sede giudiziale civile;
– il 5% in sede giudiziale penale;
– il 10% in sede di mediazione e conciliazione;
– il restante 76% in sede stragiudiziale.
SINISTRI PER TIPOLOGIA TRAMITE
– il 74% delle vertenze è introdotto da un Avvocato;
– il 13% direttamente dal danneggiato;
– il 3% da una agenzia di infortunistica;
– l’1% da una associazione per i diritti del malato;
– il restante 9% da altro genere di rappresentante.
6. Risarcimento del danno derivante da errori sanitari
Un evento avverso in sanità può produrre gravi danni ai pazienti, o addirittura determinarne il decesso. In questi casi, se sussistono i presupposti di una malpractice medica, ai pazienti danneggiati o – in caso di morte – ai loro prossimi congiunti spetta un risarcimento del danno. Questo danno, tuttavia, non viene riconosciuto spontaneamente dal sistema sanitario, ma deve essere formalmente richiesto dagli aventi diritto nei tempi e modi opportuni, perciò è importante sapere a chi rivolgersi in caso di malasanità.

La procedura di risarcimento del danno da errore sanitario deve essere gestita da un Avvocato esperto in malasanità. Solo uno Studio Legale specializzato in responsabilità medica potrà consentirti di:
- capire se sei veramente di fronte ad un errore medico;
- individuare il soggetto giuridico responsabile e tenuto al risarcimento del danno da malasanità;
- quantificare esattamente il pregiudizio patrimoniale e non patrimoniale che hai subito;
- fornirti il necessario supporto medico-legale e specialistico (con l’ausilio dei propri Consulenti di fiducia);
- aprire il sinistro e gestirlo in via stragiudiziale, nonché – ove occorra – in sede giudiziale, per consentirti di ricevere un congruo risarcimento.
Vittima di errore sanitario?
APPROFONDIMENTI
- Reason J.T., Human error: models and management, BMJ. 2000 Mar 18; 320(7237): 768–770;
- Reason J.T., Carthey J.,de Leval M.R., Diagnosing “vulnerable system syndrome”: an essential prerequisite to effective risk management, Quality in Health Care 2001;10(Suppl II):ii21–ii25;
- Ministero della Salute, Linee guida per gestire e comunicare gli Eventi Avversi in sanità;
- Relazione conclusiva Commissione Parlamentare di inchiesta sugli errori in campo sanitario approvata il 22 gennaio 2013;
- Bollettino Statistico sui rischi da responsabilità civile sanitaria in Italia IVASS 2017;
- Rapporto Annuale Age.Na.S. (Agenzia nazionale per i servizi sanitari regionali) dedicato al Monitoraggio delle Denunce di Sinistri 2015.