Ultimo Aggiornamento 27 Maggio 2024
La sanità alla prova del COVID-19: brevi note a margine dell’ultimo rapporto “Health at a Glance, Europe 2020“
E’ stata recentemente rilasciata l’edizione 2020 di “Health at a Glance: Europe“, pubblicazione biennale curata dall’O.C.S.E. che consente – come suggerisce il titolo – di avere una veduta d’insieme sullo stato della salute e dei sistemi sanitari in 35 paesi europei (tra cui 27 Stati membri dell’U.E., 5 che aspirano ad esserlo, 3 Stati della Associazione Europea di Libero Scambio, ed il Regno Unito).
Formuliamo qualche riflessione – beninteso senza alcuna velleità di completezza o rigore scientifico – sui principali indicatori-chiave che descrivono la qualità dell’assistenza sanitaria e l’andamento della spesa sanitaria in Italia e in Europa, cercando di tracciare un raffronto tra la situazione del nostro Stato e quella degli altri oggetto di indagine.
INDICE SOMMARIO
- § 1. Lo shock del COVID-19 e le fragilità latenti dei nostri sistemi sanitari
- § 2. I tagli alla spesa sanitaria in Italia
- § 3. La carenza di personale sanitario in Italia
- § 4. La situazione dei posti letto ospedalieri
- § 5. Mortalità evitabile vs mortalità trattabile in Italia (e nelle sue regioni)
- § 6. La “resilienza” dei sistemi sanitari
- § 7. Fonti & risorse
§ 1. Lo shock del COVID-19 e le fragilità latenti dei nostri sistemi sanitari
Questo importante documento valutativo si è concentrato, com’era prevedibile, sull’impatto che la pandemia di COVID-19 ha avuto sulle attività sanitarie svolte nel nostro Continente. Si è trattato, notoriamente, di uno shock devastante, senz’altro il peggiore degli ultimi 100 anni, ma non è detto – precisa prudentemente il rapporto – che esso sia destinato a restare un evento isolato o eccezionale.
L’O.C.S.E. non esclude, infatti, che la salute pubblica possa andare incontro, nel prossimo futuro, a rischi ulteriori rispetto a quelli già concretizzati dal nuovo coronavirus. Non può dirsi ridimensionata, in particolare, la probabilità di nuove pandemie causate da agenti patogeni emergenti o già noti, così come non possono essere sottovalutati i pericoli che i nostri sistemi di salute pubblica potranno affrontare in correlazione al cambiamento climatico e al progressivo degrado ambientale.
Una ragione in più, allora, per riflettere sulle “fragilità latenti” che esistevano nei sistemi sanitari anche prima dell’epidemia, ma che sono state drammaticamente messe in evidenza nel periodo che stiamo ancora vivendo. La pandemia, infatti, ha portato alla luce l’indifferibile necessità di ripensare l’organizzazione sanitaria in termini di accessibilità, qualità, efficacia e sicurezza delle cure.
§ 2. I tagli alla spesa sanitaria in Italia
Il nostro Paese risulta in linea con la media europea per quanto riguarda l’incidenza percentuale della spesa sanitaria sul P.I.L., con un valore complessivo dell’8,7% (a fronte di un valore medio E.U. dell’8,3%), con una incidenza della spesa pubblica per il 6,4% e di quella privata per il restante 2,3%. Siamo però molto distanti dagli investimenti che vengono destinati all’assistenza sanitaria da stati come la Germania (11,7% del P.I.L.), la Francia (11,2%) o la Svizzera (12,1%).
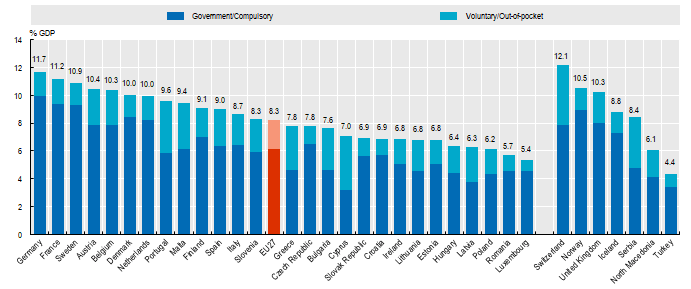
(Fonte: O.C.S.E. 2020)
Più deludenti sono, invece, i valori di spesa sanitaria pro capite: a parità di potere d’acquisto, l’Italia destina risorse pari a 2.473,00 euro per ciascun cittadino, mentre la media E.U. è pari a 2.572,00 euro. Anche in questo caso, c’è una significativa distanza rispetto alla spesa sanitaria pro capite di Germania (4.504,00 euro), Francia (3.644,00 euro) e Svizzera (5.241,00 euro).
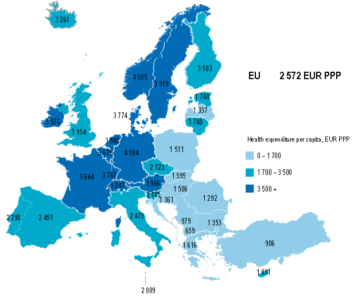
(Fonte: O.C.S.E. 2020)
Decisamente interessanti sono i dati sull’andamento della spesa sanitaria nel tempo, dai quali emerge che l’Italia è uno dei pochi paesi in Europa ad aver tagliato la spesa sanitaria nel periodo 2008-2013, per tornare a farla crescere – anche se di poco – soltanto a partire dal 2014. Quasi tutti gli altri stati (con poche eccezioni, tra cui spiccano per l’entità dei tagli Grecia e Islanda) non hanno mai ridotto gli investimenti destinati all’assistenza sanitaria.
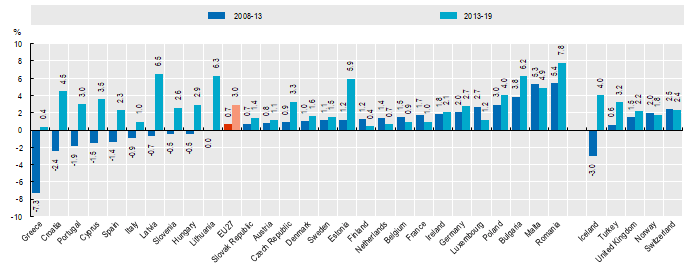
(Fonte: O.C.S.E. 2020)
In realtà, la questione dei tagli – veri o presunti – alla sanità italiana è un po’ più complessa di quanto viene spesso semplicisticamente rappresentato dalla vulgata comune. Come è stato adeguatamente messo in luce, infatti, nel suo complesso la spesa sanitaria in Italia è cresciuta dal 2000 al 2018 del 69% in termini monetari (22% in termini reali, cioè al netto dell’inflazione). L’ultimo rapporto del M.E.F. evidenzia che la spesa sanitaria corrente è passata dai circa 79 miliardi di euro del 2002 a più di 117 miliardi di euro nel 2019 (mentre la spesa sanitaria privata è pari a quasi 35 miliardi di euro).
Inoltre, per capire come mai la spesa sanitaria pubblica sia rimasta sostanzialmente stabile negli ultimi 10 anni (e sia calata in termini reali), vanno considerati almeno due fattori:
- il rallentamento della crescita del P.I.L., che ha costretto il legislatore a ridurre la crescita del finanziamento al Servizio Sanitario Nazionale;
- gli elevati disavanzi riscontrati in diverse regioni, che dal 2007 sono state (e in alcuni casi sono ancora) assoggettate a piani di rientro finanziari, con un contenimento della spesa sanitaria corrente che ha consentito di ridurre progressivamente le eccedenze delle uscite sulle entrate, senza comportare significativi peggioramenti nella qualità dei servizi sanitari erogati.
Questo a dimostrazione della constatazione, piuttosto ovvia in verità, che non è solo la quantità della spesa sanitaria a rilevare, ma piuttosto la sua qualità. Basti pensare, in proposito, alla virtuosa introduzione dei costi standard per gli acquisti, che ha posto un freno alla spesa improduttiva, specie in alcune regioni del Mezzogiorno.
§ 3. La carenza di personale sanitario in Italia
I dati dell’O.C.S.E. confermano che l’Italia è in linea con la media europea per il numero dei medici complessivamente attivi in rapporto alla popolazione, come del resto avevamo già messo in evidenza in un nostro precedente articolo dedicato alla correlazione tra carenza di personale sanitario ed errori in sanità. Abbiamo infatti circa 4,0 medici attivi ogni 1.000 abitanti, poco sopra la media E.U. pari a 3,8/1.000[*], a dimostrazione del fatto che non è probabilmente corretto parlare di una vera e propria “emergenza medici“.
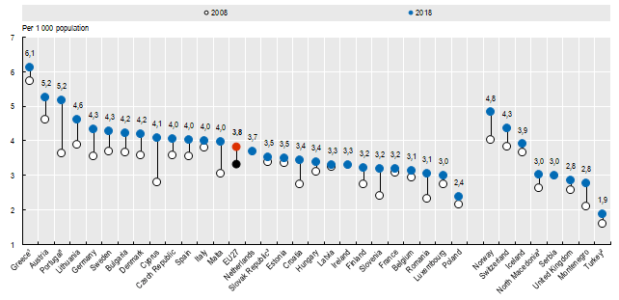
(Fonte: O.C.S.E. 2020)
[*] Attenzione: i dati considerano “medici professionalmente attivi” non soltanto quelli direttamente adibiti all’assistenza dei pazienti, ma anche quelli che lavorano in posizioni amministrative, dirigenziali, accademiche e di ricerca. Perciò il numero risulta verosimilmente sovrastimato rispetto ai medici effettivamente operanti nel settore delle cure sanitarie.
Persiste, invece, una significativa carenza di personale infermieristico, dal momento che in Italia gli infermieri risultano essere solo 5,7 per 1.000 abitanti (dato peraltro in stasi rispetto all’aumento verificatosi in altri paesi), di fronte ad una media europea di circa 8,2/1.000 e, soprattutto, a dati superiori a 10/1.000 abitanti per tutti gli stati dell’Europa nord-occidentale. La F.N.O.P.I., in particolare, ha evidenziato che la storica carenza di infermieri in Italia, pari ad almeno 53.000 unità, è stata ulteriormente aggravata durante l’apice della pandemia, complice anche il fatto che molti infermieri sono stati infettati dal coronavirus.
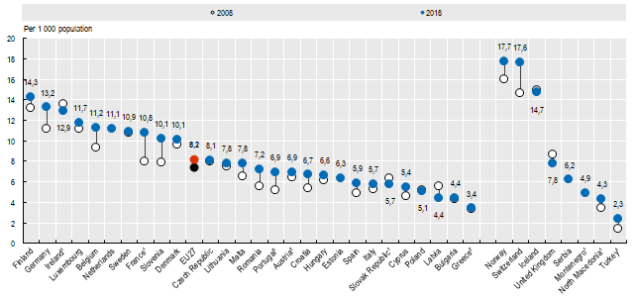
(Fonte: O.C.S.E. 2020)
[*] Attenzione: anche in questo caso i dati considerano “infermieri professionalmente attivi” non soltanto quelli direttamente adibiti all’assistenza dei pazienti, ma anche quelli che lavorano come manager, educatori, ricercatori, perciò il numero è verosimilmente sovrastimato.
Hai bisogno di supporto in materia di diritto o legislazione sanitaria?
§ 4. La situazione dei posti letto ospedalieri
Al pari dell’esigenza di avere un numero sufficiente di medici ed infermieri in servizio, la pandemia di COVID-19 ha evidenziato la necessità di disporre di una quantità adeguata di posti letto ospedalieri, così come l’opportunità di assicurare una certa flessibilità nel loro utilizzo, in modo da poter affrontare un improvviso aumento della domanda di ricoveri (come è purtroppo accaduto, in particolare, nelle unità di terapia intensiva). In proposito, va detto che – tra il 2000 ed il 2018 – la disponibilità di posti letto in ospedale è generalmente diminuita nei paesi dell’E.U., anche in ragione della riduzione della durata media di degenza e della progressiva introduzione di alternative assistenziali “a ciclo diurno”, che non prevedono il ricovero del paziente.
Ad ogni modo, anche in riferimento a questo parametro l’Italia mostra un valore (3,1 posti letto per 1.000 abitanti) molto al di sotto della media europea (5/1.000) e ben lontano dagli indicatori dei paesi E.U. con il più alto numero di letti ospedalieri pro capite: Germania (8/1.000), Bulgaria (7,6/1.000) ed Austria (7,3/1.000).
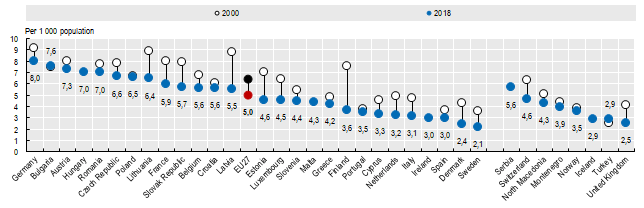
(Fonte: O.C.S.E. 2020)
§ 5. Mortalità evitabile vs mortalità trattabile in Italia (e nelle sue regioni)
Come abbiamo avuto modo di illustrare in un precedente articolo dedicato alla mortalità nei servizi sanitari, i tassi di “mortalità evitabile” rappresentano utili indicatori per valutare lo stato di salute di una popolazione ed il livello qualitativo del sistema sanitario su cui essa può fare affidamento. In proposito, il rapporto O.C.S.E. sottolinea che nell’anno 2017 si sarebbero potute evitare più di 1 milione di morti premature (al di sotto dei 75 anni) nei paesi dell’E.U.: tra queste, circa 2/3 configurano “morti prevenibili“, in quanto evitabili attraverso migliori misure di prevenzione primaria o altri interventi di salute pubblica in senso ampio; il restante 1/3 è composto da “morti trattabili“, vale a dire decessi evitabili mediante prestazione di una assistenza sanitaria più efficace e/o tempestiva.
Il parametro italiano di mortalità evitabile (nella duplice accezione di mortalità prevenibile e trattabile), a dire il vero, è piuttosto incoraggiante. L’italia mostra infatti un indice di mortalità prevenibile pari a 107 su 100.000 abitanti, e di mortalità trattabile pari a 67/100.000, facendo decisamente meglio della media E.U. (159 e 108/100.000) e posizionandosi così tra gli stati più virtuosi.
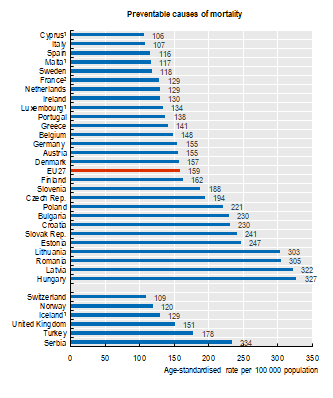
(Fonte: O.C.S.E. 2020)
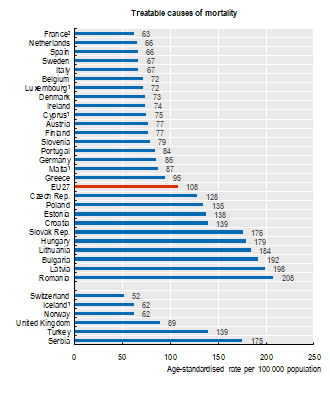
(Fonte: O.C.S.E. 2020)
Il progressivo miglioramento delle nostre perfomances sanitarie, del resto, è documentato anche dall’ultimo Programma Nazionale Esiti (PNE) pubblicato dall’Agenzia Nazionale per i Servizi Sanitari Regionali. Dobbiamo tuttavia aggiungere, per completezza ed onestà intellettuale, che la situazione non è uniforme in tutto il territorio nazionale. In effetti, se guardiamo i dati sulla mortalità trattabile nelle singole regioni della Penisola, scopriamo che vi sono forti sperequazioni territoriali, specialmente tra nord e sud, con buona pace della parità di trattamento nell’accesso a prestazioni sanitarie appropriate e tempestive, come peraltro ha evidenziato anche il recente report del Centro per la Ricerca Economica Applicata in Sanità dedicato proprio alle performances regionali. La questione non è di poco conto, anche perché si tratta di garantire il rispetto del principio di uguaglianza ex art. 3 Cost., e la constatazione che in Italia i cittadini possano scegliere la struttura nella quale farsi curare non è sufficiente a sanare le rilevanti differenze geografiche in tema di decessi evitabili in Ospedale, considerati i rilevanti limiti che incontra l’esercizio di questa pur riconosciuta libertà di scelta (si pensi solo alle cure in emergenza-urgenza).
§ 6. La “resilienza” dei sistemi sanitari
La pandemia di COVID-19 ha avuto un impatto poderoso sulla salute della popolazione e sui sistemi sanitari europei, lo sappiamo. Si stima che (al 31/10/2020) più di 7 milioni di persone siano state infettate e 220.000 siano morte a causa del coronavirus, con particolare incidenza sugli anziani e con un chiaro gradiente sociale nei decessi (a dimostrazione del legame diretto fra reddito e salute). I paesi che hanno saputo reagire meglio – sottolinea il report dell’O.C.S.E. – sono stati quelli che hanno introdotto rapidamente strategie di test, monitoraggio e tracciamento, hanno aumentato temporaneamente posti letto e attrezzature per far fronte ai picchi della domanda e, nel contempo, hanno potuto garantire una valida assistenza sanitaria primaria.
Dunque, la resilienza dei servizi sanitari nazionali, intesa come capacità dei sistemi di adattarsi tempestivamente a shock improvvisi o cambiamenti repentini, è la chiave di volta per affrontare con efficacia la drammatica sfida del COVID-19, al pari delle altre potenziali calamità che, inevitabilmente, sono destinate a minacciare la salute pubblica. Sotto questo profilo, l’O.C.S.E. offre 5 spunti di riflessione per implementare sistemi sanitari resilienti:
- Se i paesi sono in grado di aumentare rapidamente la propria capacità di test, monitoraggio e tracciamento, eviteranno la necessità di ricorrere a costose misure di lock-down totale;
- E’ importante la capacità di aumentare i posti letti in presenza di picchi della domanda di salute, ma è necessario investire di più nella formazione e nell’arruolamento di personale sanitario;
- Il rafforzamento dei servizi di assistenza sanitaria primaria e di salute mentale agevola sia il trattamento dei pazienti COVID-19, sia il mantenimento di un’assistenza adeguata per i pazienti non COVID-19;
- Gruppi vulnerabili come anziani e soggetti a basso reddito hanno bisogno di particolare sostegno, non solo dal servizio sanitario, ma anche da migliori politiche sociali ed economiche;
- La “resilienza sanitaria” è una sfida multisistemica che richiede una stretta cooperazione internazionale.
§ 7. Fonti & risorse
Ecco le principali fonti da cui sono state tratte le riflessioni formulate in merito all’andamento della spesa sanitaria in Italia e al livello di qualità dell’assistenza sanitaria rispetto agli altri paesi europei:
- O.C.S.E., Health at a Glance, Europe, 2020;
- C.R.E.A. Sanità, Le Performance Regionali, 2020;
- M.E.F., Il monitoraggio della spesa sanitaria, 2020;
- Age.Na.S., Programma Nazionale Esiti, 2019;
- O.M.S., Global action on patient safety, 2019.
Vi consigliamo anche i nostri ultimi approfondimenti su temi collegati o affini alla spesa sanitaria e alla qualità dell’assistenza medica:
- La nuova “legge antiviolenza” per la sicurezza degli Operatori Sanitari;
- La responsabilità medica e sanitaria ai tempi del COVID-19;
- La legge Gelli-Bianco: sintesi e stato dell’arte;
- L’incidenza globale dell’errore e del danno al paziente in ambito sanitario;
- Qualità dei servizi sanitari: il report mondiale dell’O.M.S.

