Ultimo Aggiornamento 4 Settembre 2025
In scienza e coscienza.
Con queste due parole si potrebbero riassumere gli elementi fondanti della medicina basata sull’evidenza, in inglese “Evidence Based Medicine” (EBM), metodologia che ha rivoluzionato l’approccio clinico moderno integrando le migliori prove scientifiche disponibili con l’esperienza del medico e le preferenze del paziente.
La medicina basata sulle evidenze rappresenta oggi il riferimento imprescindibile per una pratica medica di qualità e costituisce il fondamento delle linee guida che medici e operatori sanitari devono seguire nella loro attività quotidiana. Ma le evidenze scientifiche hanno gerarchie diverse, pesi differenti e possono talvolta mancare completamente, come accaduto durante i primi mesi della pandemia da Sars-CoV-2.
Come deve comportarsi il professionista sanitario quando le evidenze sono incomplete? Quali responsabilità assume chi non applica correttamente i principi dell’EBM? E soprattutto: come può il paziente tutelarsi e verificare che le cure ricevute seguano effettivamente i più elevati standard scientifici?
La medicina basata sull’evidenza non è soltanto una metodologia di ricerca, ma un vero e proprio diritto del paziente e un parametro di valutazione della responsabilità medica che, con la Legge Gelli-Bianco, ha acquisito rilevanza giuridica specifica.
INDICE SOMMARIO
- § 1. Cos’è la medicina basata sull’evidenza: definizione e principi fondamentali
- § 2. Storia e sviluppo della medicina basata sull’evidenza
- § 3. La piramide delle evidenze scientifiche
- § 4. I limiti della medicina basata sull’evidenza
- § 5. Medicina basata sull’evidenza e responsabilità medica
- § 6. EBM e tutela del paziente: aspetti pratici
- Hai bisogno di assistenza per un caso di medicina basata sull’evidenza?
§ 1. Cos’è la medicina basata sull’evidenza: definizione e principi fondamentali
David Sackett, medico canadese considerato il padre dell’EBM, ha fornito la definizione più autorevole di medicina basata sull’evidenza descrivendola come:
“L’uso esplicito e coscienzioso delle migliori prove scientifiche per prendere decisioni nella pratica medica”.
Questa definizione, apparentemente semplice, racchiude una rivoluzione metodologica che ha trasformato la medicina da disciplina prevalentemente empirica a scienza rigorosamente fondata su prove oggettive e misurabili.
La medicina basata sull’evidenza si articola su tre pilastri fondamentali che devono integrarsi armoniosamente:
- Le migliori evidenze scientifiche disponibili: ricerche cliniche, studi controllati, revisioni sistematiche e meta-analisi che forniscono dati oggettivi sull’efficacia e sicurezza dei trattamenti.
- L’esperienza e competenza clinica del medico: la capacità professionale di interpretare e applicare le evidenze al caso specifico, considerando le peculiarità individuali del paziente.
- Le preferenze e i valori del paziente: il rispetto delle scelte consapevoli della persona assistita, dopo un’adeguata informazione sui rischi e benefici delle opzioni terapeutiche.
La medicina basata sulle evidenze si distingue radicalmente dall’approccio tradizionale perché sostituisce l’autorità dell’esperienza personale o del prestigio accademico con la verifica scientifica rigorosa.
Questo approccio ha implicazioni dirette anche per la valutazione della responsabilità professionale: un trattamento che si discosta dalle evidenze scientifiche consolidate senza giustificazioni cliniche documentate può configurare un caso di negligenza medica
§ 2. Storia e sviluppo della medicina basata sull’evidenza
L’EBM non è nata improvvisamente, ma è il risultato di un’evoluzione metodologica che affonda le radici negli anni Settanta del secolo scorso. La sua nascita risponde all’esigenza di superare l’approccio empirico tradizionale della medicina per abbracciare un metodo scientifico rigoroso, basato su prove verificabili e riproducibili.
La trasformazione da medicina dell’autorità a medicina delle evidenze ha richiesto decenni di lavoro, coinvolgendo epidemiologi, clinici e metodologi della ricerca che hanno gradualmente costruito gli strumenti e i criteri oggi universalmente riconosciuti come standard di riferimento per la pratica medica di qualità.
§ 2.1 Le origini: da Archibald Cochrane alla Cochrane Collaboration
Nel 1972, Archibald Cochrane, epidemiologo scozzese, pubblicò il libro Effectiveness and efficiency evidenziando una criticità fondamentale della medicina contemporanea: la difficoltà per i professionisti sanitari di accedere a revisioni critiche affidabili e aggiornate sugli effetti reali dell’assistenza sanitaria.
Cochrane osservò come gran parte delle decisioni mediche si basassero su tradizioni consolidate piuttosto che su prove scientifiche verificate, denunciando l’urgente necessità di sottoporre le pratiche cliniche a valutazione rigorosa mediante studi controllati.
La sua intuizione culminò nella creazione della Cochrane Collaboration nel 1993, un gruppo di lavoro internazionale indipendente e no-profit che ancora oggi produce e aggiorna revisioni sistematiche degli studi clinici, fornendo le basi scientifiche per una pratica medica fondata su evidenze solide.
§ 2.2 Il movimento EBM del 1992 e l’evoluzione metodologica
Nel 1992 il movimento della Evidence-Based Medicine venne formalmente presentato sulla rivista dell’American Medical Association, segnando la nascita ufficiale di questa rivoluzione metodologica. Nel 2022 ha compiuto trent’anni, consolidandosi come standard internazionale per la pratica clinica di qualità.
L’EBM introdusse criteri completamente nuovi per la valutazione critica delle ricerche mediche: le osservazioni individuali persero la loro centralità, mentre le relazioni di causa-effetto iniziarono a essere valutate su popolazioni ampie mediante analisi statistiche specifiche e strumenti metodologici rigorosi.
§ 2.3 L’impatto sui criteri di valutazione della ricerca medica
La metodologia EBM trasformò radicalmente i parametri di giudizio della ricerca medica, introducendo concetti come la significatività statistica, gli intervalli di confidenza e la misurazione dell’efficacia clinica attraverso endpoint (esiti clinici) oggettivi e misurabili.
L’osservazione sul singolo paziente divenne “pura aneddotica”, utile al massimo come punto di partenza per sviluppare ipotesi da verificare attraverso studi controllati. Come scrisse il chirurgo Atul Gawande:
«Per quanto la medicina sia diventata diffusa nella vita moderna, rimane per lo più nascosta e spesso incompresa. […] Ciò che sembra più vitale e interessante non è quanto sappiamo nella medicina, ma quanto non sappiamo – e come potremmo affrontare questa ignoranza in modo più saggio.»
Questo cambio di paradigma ebbe implicazioni immediate anche per la responsabilità professionale: la comunità medica iniziò a riconoscere che le decisioni cliniche dovevano essere giustificate da evidenze scientifiche verificabili, non più dalla sola autorità o esperienza personale.
§ 3. La piramide delle evidenze scientifiche
Le prove scientifiche su cui si fonda la medicina basata sull’evidenza non hanno tutte lo stesso valore metodologico. Esiste una precisa gerarchia, rappresentata dalla celebre piramide delle evidenze, che classifica i diversi tipi di studio in base alla loro affidabilità, riproducibilità e capacità di fornire risultati clinicamente significativi.
Questa classificazione gerarchica non è arbitraria, ma riflette rigorosi criteri metodologici che valutano il rischio di bias, la numerosità dei campioni, la qualità del disegno sperimentale e la possibilità di generalizzare i risultati alla pratica clinica. Comprendere la piramide delle evidenze è fondamentale sia per i professionisti sanitari sia per i pazienti che vogliano valutare la solidità scientifica delle cure proposte.
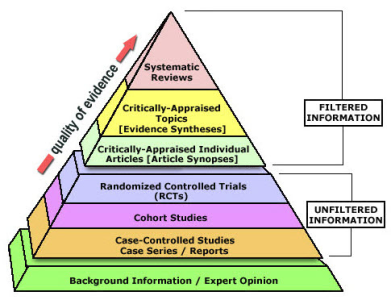
§ 3.1 Revisioni sistematiche e meta-analisi: il gold standard
Al vertice della piramide si collocano le revisioni sistematiche e le meta-analisi, considerate il gold standard dell’evidenza scientifica. Una revisione sistematica analizza in modo rigoroso e completo tutti gli studi disponibili su uno specifico quesito clinico, applicando criteri di selezione predefiniti e trasparenti.
La meta-analisi rappresenta l’evoluzione quantitativa della revisione sistematica: combina statisticamente i risultati di studi indipendenti ma metodologicamente omogenei, aumentando la potenza statistica e fornendo stime più precise dell’efficacia di un trattamento.
Queste evidenze hanno il massimo peso nelle decisioni cliniche perché riducono al minimo l’influenza di fattori confondenti e forniscono una visione d’insieme basata su migliaia di pazienti studiati in condizioni controllate.
§ 3.2 Studi clinici randomizzati controllati (RCT)
Gli studi clinici randomizzati controllati rappresentano il secondo livello della piramide delle evidenze. In questi studi, i pazienti vengono assegnati casualmente (randomizzazione) a ricevere il trattamento sperimentale o un controllo (placebo o terapia standard), eliminando i bias di selezione che potrebbero influenzare i risultati.
La randomizzazione garantisce che le differenze osservate tra i gruppi siano effettivamente attribuibili al trattamento e non a caratteristiche preesistenti dei pazienti. Questo tipo di studio fornisce evidenze particolarmente solide sull’efficacia e sicurezza dei trattamenti medici.
§ 3.3 Studi osservazionali e opinioni degli esperti
Gli studi osservazionali (studi di coorte, caso-controllo, studi trasversali) occupano i livelli intermedi della piramide. Pur non potendo stabilire relazioni causali definite come gli RCT, forniscono informazioni preziose sull’efficacia dei trattamenti nella pratica clinica reale e su popolazioni più ampie e diversificate.
Alla base della piramide si trovano le opinioni degli esperti, i case report e le serie di casi. Pur rappresentando il livello più basso di evidenza, mantengono valore scientifico quando utilizzate appropriatamente, specialmente per patologie rare o situazioni cliniche inedite.
§ 3.4 Come interpretare e applicare i diversi livelli di evidenza
Tutte le fonti della piramide sono valide e utilizzabili, purché impiegate nell’ordine gerarchico indicato. Quando sono disponibili revisioni sistematiche di qualità, queste dovrebbero orientare le decisioni cliniche. In assenza di evidenze di alto livello, è appropriato ricorrere a studi di qualità inferiore, sempre documentando chiaramente le ragioni della scelta.
Come sottolineava David Sackett, l’EBM non è “qualcosa di scolpito nella pietra in modo definitivo“, ma un metodo dinamico che aiuta i professionisti a orientarsi tra le migliaia di pubblicazioni scientifiche disponibili per rispondere a specifici quesiti clinici.
La comprensione della piramide delle evidenze assume particolare rilevanza anche nella valutazione della responsabilità per malpractice medica: un medico che scelga deliberatamente un trattamento in contrasto con evidenze di alto livello, senza giustificazioni cliniche documentate, potrebbe incorrere in addebiti di negligenza professionale.
§ 4. I limiti della medicina basata sull’evidenza
Nonostante il suo indiscusso valore metodologico, la medicina basata sull’evidenza presenta alcune limitazioni che è importante riconoscere per un’applicazione corretta e consapevole. Questi limiti non ne diminuiscono l’importanza, ma richiedono un approccio critico e contestualizzato che tenga conto delle specificità della pratica clinica reale.
§ 4.1 Difficoltà di implementazione nella pratica clinica
Secondo la letteratura scientifica, solo una minoranza di professionisti sanitari, compresi medici, infermieri e farmacisti, dichiara di utilizzare regolarmente l’EBM nella pratica quotidiana. Una percentuale maggiore manifesta interesse verso la metodologia, ma viene scoraggiata dalla mancanza di conoscenze specifiche, competenze metodologiche e, soprattutto, tempo disponibile.
La ragione principale di questa difficoltà risiede nella complessità di tradurre le informazioni delle pubblicazioni scientifiche in decisioni cliniche pratiche. I medici necessitano di strumenti che rendano facilmente consultabili le migliori evidenze disponibili, permettendo scelte terapeutiche rapide e consapevoli, adatte al caso specifico.
Questa difficoltà di implementazione non giustifica l’abbandono dei principi EBM, ma sottolinea l’importanza di sistemi informativi efficienti e di una formazione professionale continua orientata all’utilizzo critico delle evidenze scientifiche.
§ 4.2 Il problema della trasferibilità delle evidenze
Un limite significativo dell’EBM riguarda la trasferibilità dei risultati degli studi clinici alla pratica reale. Gli studi randomizzati controllati, pur rappresentando il gold standard metodologico, vengono spesso condotti su popolazioni selezionate che non sempre rispecchiano la complessità dei pazienti reali.
I criteri di inclusione ed esclusione degli studi clinici tendono a selezionare pazienti con caratteristiche specifiche: età definite, assenza di comorbidità, buona compliance terapeutica. Nella pratica clinica quotidiana, invece, i medici si confrontano con pazienti anziani, portatori di multiple patologie, con problemi di aderenza terapeutica o caratteristiche socio-economiche che possono influenzare l’efficacia dei trattamenti.
Questo scarto tra “evidenza sperimentale” e “realtà clinica” richiede sempre un’interpretazione critica da parte del professionista, che deve valutare l’applicabilità delle evidenze al caso specifico.
§ 4.3 Quando mancano le evidenze: gestire l’incertezza
Esistono situazioni cliniche in cui le evidenze di alta qualità sono assenti o insufficienti. Questo accade frequentemente per:
- Patologie rare: per le quali è impossibile condurre studi randomizzati su grandi numeri.
- Situazioni di emergenza sanitaria: come dimostrato durante i primi mesi della pandemia da Sars-CoV-2.
- Popolazioni specifiche: bambini, donne in gravidanza, pazienti con rare condizioni genetiche.
- Nuove tecnologie mediche: per le quali mancano ancora evidenze a lungo termine.
In questi casi, come sottolineava la stessa metodologia EBM, le opinioni degli esperti e l’esperienza clinica consolidata diventano le uniche risorse disponibili. L’importante è utilizzarle con criterio, documentando chiaramente le ragioni delle scelte terapeutiche e monitorando attentamente i risultati.
La gestione dell’incertezza rappresenta una competenza clinica fondamentale che non contraddice i principi EBM, ma li integra quando le evidenze di alta qualità non sono disponibili o applicabili al caso specifico.
§ 5. Medicina basata sull’evidenza e responsabilità medica
L’evoluzione della medicina basata sull’evidenza ha avuto un impatto diretto e significativo sul diritto sanitario italiano, trasformando principi metodologici in veri e propri obblighi giuridici per i professionisti della salute. Con l’introduzione della Legge Gelli-Bianco, le evidenze scientifiche sono diventate parametri normativi per valutare la correttezza dell’operato medico.
Questa trasformazione ha creato un ponte stabile tra scienza medica e responsabilità legale: ciò che prima era considerato “buona pratica clinica” è oggi diventato obbligo di legge, con conseguenze concrete in termini di responsabilità professionale e tutela del paziente. La conoscenza di questi aspetti giuridici è essenziale sia per i professionisti sanitari sia per i pazienti che intendano far valere i propri diritti.
§ 5.1 La Legge Gelli-Bianco e l’obbligo di aderenza alle linee guida
La Legge Gelli-Bianco (Legge n. 24/2017) ha stabilito un principio fondamentale: i professionisti sanitari devono uniformare la propria condotta alle raccomandazioni contenute nelle linee guida pubblicate sul Sistema Nazionale Linee Guida (SNLG) dell’Istituto Superiore di Sanità.
L’articolo 5 della legge stabilisce che “gli esercenti le professioni sanitarie […] si attengono, salve le specificità del caso concreto, alle raccomandazioni previste dalle linee guida […] elaborate da enti e istituzioni pubblici e privati nonché dalle società scientifiche e dalle associazioni tecnico-scientifiche delle professioni sanitarie iscritte in apposito elenco”.
Questa disposizione ha trasformato le linee guida basate su evidenze scientifiche da strumenti di orientamento professionale in veri e propri parametri legali di valutazione della condotta medica. Il medico che si discosta dalle linee guida evidence-based deve documentare specificatamente le ragioni cliniche che hanno motivato tale scelta.
§ 5.2 Il Sistema Nazionale Linee Guida e le buone pratiche
Il Sistema Nazionale Linee Guida, gestito dall’Istituto Superiore di Sanità, rappresenta il riferimento ufficiale per le evidenze scientifiche in ambito sanitario. Le linee guida pubblicate su questo sistema hanno valore normativo e costituiscono il parametro primario per valutare la conformità della condotta medica agli standard scientifici.
In assenza di linee guida specifiche nel SNLG, la Legge Gelli-Bianco prevede che i sanitari possano riferirsi alle buone pratiche clinico-assistenziali. Queste, pur non essendo state definite con precisione normativa, possono essere interpretate come fonti di conoscenza prodotte dalla comunità scientifica con meccanismi diversi dalle linee guida formali, basate prevalentemente sull’esperienza consolidata e sui consensi professionali.
Le buone pratiche clinico-assistenziali mantengono validità quando sono:
- Riconosciute dalla comunità medica di riferimento;
- Fondate su evidenze scientifiche, anche se di livello inferiore alle revisioni sistematiche;
- Aggiornate secondo l’evoluzione delle conoscenze scientifiche;
- Appropriate al contesto clinico specifico.
Agire in modo difforme da queste raccomandazioni (a meno di ragionevoli giustificazioni dovute al caso specifico) può comportare un impegno di responsabilità; così come individuarle, interpretarle o applicarle nel modo sbagliato può essere il presupposto di un addebito di malasanità.
Una ragione in più per affidarsi, in scienza e coscienza, alle indicazioni della EBM: Evidence Based Medicine.
§ 6. EBM e tutela del paziente: aspetti pratici
La medicina basata sull’evidenza non rappresenta soltanto un metodo di lavoro per i professionisti sanitari, ma costituisce un vero e proprio diritto del paziente. Ogni persona ha il diritto di ricevere cure fondate sulle migliori evidenze scientifiche disponibili e di essere informata in modo chiaro e comprensibile sui trattamenti proposti, incluse le basi scientifiche che li giustificano.
§ 6.1 Il diritto del paziente a cure basate su evidenze
La Costituzione italiana, all’articolo 32, riconosce la salute come diritto fondamentale dell’individuo. Questo diritto si traduce concretamente nel diritto a ricevere prestazioni sanitarie conformi agli standard scientifici più elevati e aggiornati disponibili al momento del trattamento.
Il diritto alle cure evidence-based si articola in diverse componenti specifiche:
- Diritto all’aggiornamento scientifico: il paziente può legittimamente aspettarsi che i professionisti che lo assistono mantengano un livello di preparazione conforme agli sviluppi della scienza medica e applichino le conoscenze più recenti e validate.
- Diritto alla motivazione delle scelte: quando un medico propone un trattamento che si discosta dalle evidenze consolidate, il paziente ha diritto a ricevere una spiegazione chiara e documentata delle ragioni cliniche che giustificano tale scelta.
- Diritto al secondo parere: in presenza di diagnosi complesse o trattamenti ad alto rischio, il paziente può richiedere una valutazione indipendente che confermi la correttezza dell’approccio terapeutico proposto dal punto di vista delle evidenze scientifiche.
Questi diritti trovano fondamento non solo nella normativa costituzionale, ma anche nella Legge Gelli-Bianco che, come abbiamo visto, ha trasformato l’aderenza alle evidenze scientifiche da principio deontologico in obbligo legale.
§ 6.2 Consenso informato e medicina basata sull’evidenza
Il consenso informato rappresenta lo strumento principale attraverso cui si realizza il diritto del paziente a cure basate su evidenze. Si tratta di un processo attraverso cui il paziente viene messo in condizione di comprendere e valutare le opzioni terapeutiche disponibili.
Un consenso informato completo e conforme ai principi EBM deve includere:
- Descrizione delle evidenze scientifiche: il medico deve illustrare le basi scientifiche del trattamento proposto, indicando il livello di evidenza disponibile (studi randomizzati, revisioni sistematiche, consensi di esperti) e la qualità delle prove a supporto.
- Alternative terapeutiche evidence-based: devono essere presentate tutte le opzioni terapeutiche supportate da evidenze scientifiche, con chiara indicazione dei relativi benefici, rischi e livelli di prova disponibili.
- Incertezze e limitazioni: quando le evidenze sono incomplete o contrastanti, il paziente deve esserne informato, insieme alle ragioni che orientano comunque verso una specifica scelta terapeutica.
- Personalizzazione delle evidenze: il medico deve spiegare come le evidenze generali si applicano al caso specifico del paziente, considerando età, comorbidità, preferenze individuali e fattori di rischio particolari.
La violazione di questi obblighi informativi non compromette soltanto la validità del consenso, ma può configurare una violazione del diritto del paziente a cure basate su evidenze scientifiche.
§ 6.3 Come verificare se le cure ricevute seguono l’EBM
Il paziente dispone di strumenti per verificare se le cure ricevute rispettano i principi della medicina basata sull’evidenza:
- Consultazione delle linee guida ufficiali: il Sistema Nazionale Linee Guida dell’Istituto Superiore di Sanità pubblica le raccomandazioni evidence-based per le principali patologie. Queste linee guida sono liberamente consultabili e rappresentano il riferimento ufficiale per valutare la correttezza dei trattamenti.
- Ricerca di evidenze indipendenti: database scientifici come PubMed, le revisioni Cochrane e le linee guida delle principali società scientifiche internazionali offrono accesso alle evidenze primarie sui trattamenti medici.
- Richiesta di documentazione: il paziente ha diritto di ottenere copia della propria cartella clinica completa, che deve contenere la motivazione delle scelte terapeutiche e, quando appropriato, i riferimenti alle evidenze scientifiche che le supportano.
- Secondo parere qualificato: in caso di dubbi sulla conformità delle cure alle evidenze scientifiche, il paziente può richiedere una valutazione indipendente da parte di specialisti qualificati o centri di eccellenza.
Quando emergano discrepanze rilevanti tra le cure ricevute e le evidenze scientifiche consolidate, e quando queste discrepanze non siano state adeguatamente motivate e documentate, il paziente può valutare la possibilità di un’azione di responsabilità medica per ottenere il riconoscimento del danno subito e il conseguente risarcimento.
Hai bisogno di assistenza per un caso di medicina basata sull’evidenza?
Se ritieni che le cure ricevute non abbiano rispettato i principi della medicina basata sull’evidenza o se hai dubbi sulla conformità dei trattamenti alle linee guida scientifiche, contattare uno studio legale specializzato rappresenta il primo passo per tutelare i tuoi diritti.
CHIARINI | Studio Legale offre consulenza esperta in responsabilità medica, con particolare competenza nella valutazione della conformità delle cure agli standard evidence-based previsti dalla normativa italiana.
CONTATTACI PER UNA VALUTAZIONE DEL TUO CASO

